Prolactine : rôle, taux normaux, hyperprolactinémie et traitement
La prolactine est une hormone polypeptidique sécrétée principalement par l’hypophyse antérieure. Comme son nom l’indique, son rôle historique le plus connu est de déclencher et d’entretenir la lactation après l’accouchement. Mais sa physiologie est en réalité beaucoup plus large : on lui connaît aujourd’hui plus de 300 fonctions biologiques différentes, et son dérèglement est impliqué dans un large spectre de pathologies hormonales, métaboliques et reproductives.
Un taux de prolactine anormalement élevé (hyperprolactinémie) est aujourd’hui considéré comme l’une des causes endocrines les plus fréquentes de troubles du cycle menstruel, d’infertilité féminine et de troubles sexuels masculins. Il peut révéler une pathologie hypophysaire grave (adénome) ou être la conséquence banale d’un médicament ou d’un état physiologique passager. Comprendre cette hormone polyvalente, c’est comprendre l’un des nœuds majeurs de la régulation endocrinienne humaine.
À retenir
- La prolactine est une hormone hypophysaire essentielle à la lactation, mais aussi impliquée dans la fertilité, le métabolisme et la régulation du système immunitaire.
- Son taux sanguin normal varie : 2 à 25 ng/mL chez la femme non enceinte, 2 à 18 ng/mL chez l’homme, jusqu’à 400 ng/mL pendant la grossesse.
- Une hyperprolactinémie est l’une des causes les plus fréquentes d’aménorrhée et d’infertilité chez la femme, et de baisse de libido chez l’homme.
- Stress, médicaments (antipsychotiques, antidépresseurs), hypothyroïdie et adénome hypophysaire sont les causes principales d’hyperprolactinémie.
- Le traitement repose sur les agonistes dopaminergiques (cabergoline, bromocriptine), très efficaces dans 90 % des cas.
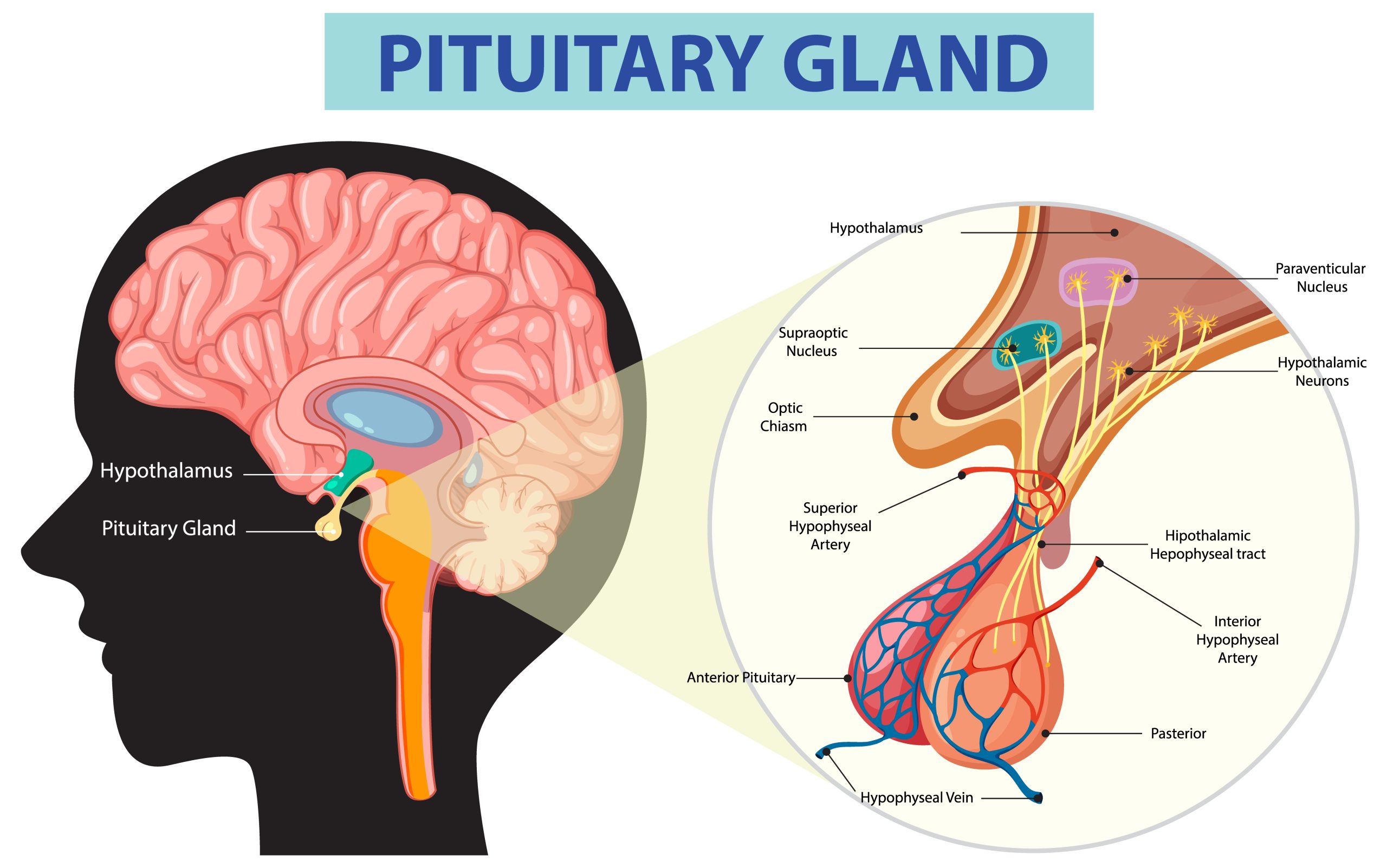
Qu’est-ce que la prolactine ?
La prolactine est une hormone protéique de 199 acides aminés, sécrétée par des cellules spécialisées de l’hypophyse antérieure appelées cellules lactotropes. Sa structure est très proche de celle de l’hormone de croissance, dont elle partage un ancêtre génétique commun. Outre l’hypophyse, plusieurs autres tissus en produisent en petites quantités : sein, prostate, utérus, peau, lymphocytes — ce qui explique en partie la diversité de ses effets.
La sécrétion hypophysaire de prolactine est sous contrôle inhibiteur permanent : c’est la dopamine, sécrétée par l’hypothalamus, qui freine en continu sa libération. Toute interruption de ce frein dopaminergique (lésion hypothalamique, médicament anti-dopaminergique) entraîne une élévation de la prolactine. Inversement, les agonistes dopaminergiques (cabergoline, bromocriptine) abaissent puissamment ses taux — principe du traitement médicamenteux.
D’autres facteurs stimulent sa sécrétion : œstrogènes (grossesse, contraception orale), succion du mamelon, stress aigu, sommeil, hypoglycémie, certains repas riches en protéines, exercice physique intense, rapports sexuels.
Le rôle physiologique principal : la lactation
Pendant la grossesse, le taux de prolactine s’élève progressivement, multiplié par 10 à 20 sous l’effet des œstrogènes placentaires. Cette élévation prépare la glande mammaire à la lactation en stimulant le développement des canaux galactophores et la différenciation des cellules sécrétrices. Toutefois, la prolactine ne déclenche pas la lactation pendant la grossesse car les œstrogènes en bloquent l’action au niveau du sein.
Après l’accouchement et la chute brutale des œstrogènes placentaires, l’effet inhibiteur disparaît et la prolactine déclenche la montée laiteuse en 48 à 72 heures. La succion du mamelon par le nourrisson stimule la libération de prolactine et d’ocytocine (réflexe d’éjection), maintenant la lactation tant que la stimulation persiste. Lorsque l’allaitement cesse, la prolactine retourne progressivement à des taux normaux en quelques semaines.
Les autres rôles de la prolactine
Au-delà de la lactation, la prolactine a des effets multiples et complexes.
Reproduction. À forte concentration, la prolactine inhibe la sécrétion pulsatile de GnRH hypothalamique, ce qui freine la production de FSH et de LH par l’hypophyse, et donc les fonctions gonadiques (ovulation chez la femme, spermatogenèse et testostérone chez l’homme). C’est ce qui explique l’aménorrhée lactationnelle physiologique des premiers mois post-partum.
Métabolisme. La prolactine influence l’utilisation du glucose, le stockage des lipides, et la sensibilité à l’insuline. Son rôle exact dans le métabolisme énergétique fait l’objet de recherches actives : certaines études suggèrent qu’une prolactine modérément élevée serait protectrice contre le diabète de type 2, alors qu’une hyperprolactinémie pathologique aurait l’effet inverse.
Immunité. Les lymphocytes expriment des récepteurs à la prolactine, et l’hormone module la réponse immunitaire. Cette interaction est étudiée dans le contexte des maladies auto-immunes (lupus, polyarthrite rhumatoïde), où une légère hyperprolactinémie est fréquente.
Comportement. La prolactine est impliquée dans les comportements parentaux, l’attachement, la réponse au stress et l’humeur. Elle module aussi la libido — un point clinique important.
À propos de l’auteur
Docteur en biochimie, Marc Fontaine est rédacteur scientifique pour Science & Santé. Il consacre sa pratique à la vulgarisation rigoureuse des connaissances médicales, en s’appuyant exclusivement sur des études cliniques publiées dans des revues à comité de lecture.
Hyperprolactinémie : quand le taux est trop élevé
L’hyperprolactinémie est définie par un taux sanguin > 25 ng/mL chez la femme non enceinte ou > 18 ng/mL chez l’homme. Ses causes sont multiples.
Causes physiologiques (réversibles). Grossesse, allaitement, stress aigu (prélèvement difficile), exercice intense, repas riche en protéines, rapports sexuels récents, sommeil. Ces hyperprolactinémies sont transitoires et ne dépassent généralement pas 40-60 ng/mL.
Causes médicamenteuses. De très nombreux médicaments peuvent élever la prolactine en bloquant la voie dopaminergique : antipsychotiques (rispéridone, halopéridol, amisulpride — élévation pouvant dépasser 100 ng/mL), antidépresseurs (notamment les ISRS), antiémétiques (métoclopramide, dompéridone), opiacés, certains antihypertenseurs (méthyldopa, vérapamil), œstrogènes à forte dose. La cause médicamenteuse est aujourd’hui la première cause d’hyperprolactinémie en consultation.
Adénome hypophysaire à prolactine (prolactinome). Tumeur bénigne de l’hypophyse, c’est l’adénome hypophysaire le plus fréquent (40 % des cas). Les microprolactinomes (< 10 mm) sont les plus courants chez la femme jeune ; les macroprolactinomes (> 10 mm) sont plus fréquents chez l’homme et peuvent comprimer le chiasma optique avec troubles visuels.
Hypothyroïdie périphérique. La carence en hormones thyroïdiennes stimule la sécrétion de TRH hypothalamique, qui élève à la fois TSH et prolactine. Une TSH élevée doit toujours être recherchée devant une hyperprolactinémie.
Insuffisance rénale chronique et cirrhose diminuent l’élimination de la prolactine et peuvent élever modérément les taux.
Lésions de la tige pituitaire (traumatisme, chirurgie, tumeur compressive) coupent le frein dopaminergique et entraînent une hyperprolactinémie de déconnexion.
Macroprolactinémie. Phénomène biologique sans pertinence clinique : présence dans le sang de complexes de prolactine et d’IgG (macroprolactine) bioinactifs mais dosés comme la prolactine native. Cause de fausses hyperprolactinémies à dépister par dosage spécifique.
Symptômes de l’hyperprolactinémie
Chez la femme : troubles du cycle (oligoménorrhée, aménorrhée — 80 % des cas), infertilité par anovulation, galactorrhée (écoulement laiteux mammaire en dehors de l’allaitement, dans 30 à 80 % des cas), baisse de libido, dyspareunie par hypoœstrogénie associée, sécheresse vaginale, déminéralisation osseuse à long terme.
Chez l’homme : baisse de libido (symptôme le plus précoce), troubles de l’érection, infertilité par baisse de la spermatogenèse, gynécomastie, plus rarement galactorrhée. Le diagnostic est souvent plus tardif que chez la femme, et les macroprolactinomes y sont plus fréquents.
Symptômes liés à la masse tumorale (macroprolactinomes) : céphalées, troubles du champ visuel par compression du chiasma optique (hémianopsie bitemporale), insuffisance hypophysaire associée.
Diagnostic
Le diagnostic d’hyperprolactinémie repose sur le dosage sanguin de la prolactine. Conditions de prélèvement : matin, à jeun, après 20 minutes de repos en position assise pour éviter les fausses élévations par stress. En cas de valeur élevée isolée, un second prélèvement de confirmation est indispensable.
Une fois l’hyperprolactinémie confirmée, le bilan recherche les causes : TSH, créatinine, transaminases, dosage spécifique de macroprolactine (test au PEG), interrogatoire médicamenteux minutieux. Une IRM hypothalamo-hypophysaire est demandée en cas de prolactine > 100 ng/mL, ou en absence de cause évidente, ou en présence de symptômes visuels.
Traitement
Le traitement dépend de la cause.
Cause médicamenteuse : arrêt ou substitution du médicament responsable si possible, en concertation avec le prescripteur. Pour les psychotropes indispensables, choix d’une molécule moins prolactinogène.
Hypothyroïdie : substitution par lévothyroxine, qui normalise généralement la prolactine en quelques mois.
Prolactinome : agonistes dopaminergiques (cabergoline en première intention, 2 prises hebdomadaires ; bromocriptine en alternative). Ces traitements normalisent la prolactine dans 80 à 90 % des cas, restaurent la fertilité et réduisent la taille de l’adénome (parfois jusqu’à disparition). Durée : plusieurs années, parfois à vie. La chirurgie transsphénoïdale est réservée aux échecs ou intolérances. La radiothérapie est exceptionnelle.
Prolactine et qualité de vie
Les troubles sexuels et reproductifs liés à l’hyperprolactinémie ont un impact souvent sous-estimé sur la qualité de vie : altération de l’humeur, perte de confiance corporelle, difficultés de couple, retentissement professionnel. La normalisation hormonale s’accompagne en général d’une amélioration rapide des symptômes — souvent dès les premières semaines de traitement.
Au-delà du traitement médicamenteux, plusieurs facteurs d’hygiène de vie modulent les taux : gestion du stress chronique, qualité du sommeil (la prolactine présente un pic nocturne lié au sommeil profond), activité physique régulière modérée.
Hypoprolactinémie : la situation inverse
Beaucoup plus rare, l’hypoprolactinémie (taux indétectables ou très bas) peut s’observer après une nécrose hypophysaire (syndrome de Sheehan du post-partum, apoplexie hypophysaire, traumatisme crânien, traitement par agonistes dopaminergiques excessif). Elle se manifeste essentiellement par une absence ou un arrêt de la lactation. Son traitement n’est pas codifié et ne fait l’objet d’aucune recommandation spécifique.
Quand consulter
Une consultation est indiquée devant : aménorrhée secondaire (absence de règles > 3 mois en dehors de la grossesse), infertilité, galactorrhée hors allaitement, baisse durable de libido chez l’homme ou la femme, troubles érectiles inexpliqués, céphalées avec troubles visuels, gynécomastie inexpliquée.
Conclusion
La prolactine est l’une des hormones les plus polyvalentes du corps humain. Son dérèglement, fréquent et souvent silencieux, peut perturber profondément la fertilité, la vie sexuelle et le métabolisme. Heureusement, son dosage est simple, son diagnostic étiologique bien codifié, et ses traitements (agonistes dopaminergiques) parmi les plus efficaces de l’endocrinologie moderne. Devant des symptômes évocateurs — troubles du cycle, infertilité, baisse de libido inexpliquée — un dosage de prolactine doit être systématiquement envisagé.
Sources scientifiques
- Melmed S, et al. Diagnosis and treatment of hyperprolactinemia: an Endocrine Society clinical practice guideline. Journal of Clinical Endocrinology & Metabolism, 2011. Oxford Academic – JCEM
- Bernard V, et al. New insights in prolactin: pathological implications. Nature Reviews Endocrinology, 2015. Nature Reviews Endocrinology
- Vilar L, et al. Management of hyperprolactinemia: a review. Frontiers in Endocrinology, 2017. Frontiers in Endocrinology
- Inserm. Dossier : Hypophyse et hormones hypophysaires. Inserm, 2022. Inserm
- Société Française d’Endocrinologie. Consensus : prise en charge des adénomes à prolactine. Annales d’Endocrinologie, 2020. SFE
- Bole-Feysot C, et al. Prolactin (PRL) and its receptor: actions, signal transduction pathways and phenotypes observed in PRL receptor knockout mice. Endocrine Reviews, 1998. Oxford Academic – Endocrine Reviews