Inflammation silencieuse : comment elle s’installe et que faire
Rechercher sur Science & Santé
Longtemps considérée comme un signe de bonne santé immunitaire, l’inflammation est aujourd’hui regardée par la recherche médicale sous un angle bien plus nuancé. Si la réponse inflammatoire aiguë demeure indispensable — elle nous protège des infections et orchestre la réparation tissulaire — sa version chronique de bas grade, dite « silencieuse », apparaît désormais comme l’un des dénominateurs communs des grandes pathologies modernes : maladies cardiovasculaires, diabète de type 2, cancers, maladies neurodégénératives, dépression. En 2019, une revue publiée dans Nature Medicine par Furman et collaborateurs [1] concluait que cette inflammation persistante constitue un facteur causal dans la majorité des affections qui réduisent la durée de vie en bonne santé en Occident.
Comprendre comment cette inflammation s’installe, comment elle s’évalue, et surtout quels leviers permettent de la freiner, est désormais un enjeu de santé publique majeur. Cet article fait le point sur les données scientifiques actuelles.
À retenir
- L’inflammation silencieuse est une inflammation chronique de bas grade, sans symptôme évident, mesurable par dosage sanguin (CRP ultrasensible, IL-6).
- Elle est aujourd’hui reconnue comme facteur causal dans les maladies cardiovasculaires, le diabète de type 2, certains cancers, les maladies neurodégénératives et la dépression.
- Ses principaux déclencheurs : alimentation ultra-transformée, sédentarité, stress chronique, dysbiose intestinale, sommeil insuffisant, pollution.
- Les leviers les plus solidement validés sont l’alimentation méditerranéenne, l’activité physique régulière (≥ 150 min/semaine), le sommeil de qualité et la gestion du stress.
Inflammation aiguë, inflammation chronique : deux phénomènes distincts
L’inflammation est, à l’origine, un mécanisme défensif extraordinairement efficace. Lorsque nos tissus subissent une agression — infection bactérienne, blessure, brûlure — le système immunitaire déclenche une cascade de réactions visant à neutraliser l’agresseur, éliminer les cellules endommagées, puis reconstruire le tissu lésé. Cette inflammation aiguë se manifeste classiquement par les quatre signes décrits par Celsus dès l’Antiquité : rougeur (rubor), chaleur (calor), gonflement (tumor), douleur (dolor). Elle est intense, localisée, brève, et bénéfique. Une fois l’agent agresseur éliminé, elle s’éteint d’elle-même, laissant place aux mécanismes de cicatrisation.
L’inflammation chronique de bas grade obéit à une logique radicalement différente. Sa caractéristique première est son intensité faible — d’où son qualificatif de « bas grade » — et son caractère diffus : elle ne se concentre pas sur un foyer identifiable mais s’installe dans l’ensemble de l’organisme. Elle ne provoque ni rougeur, ni douleur, ni fièvre. Elle est silencieuse. Le sujet ne ressent rien de particulier, en dehors parfois d’une fatigue persistante ou d’une baisse de forme qu’il attribue à d’autres causes. Pourtant, à bas bruit, des cytokines pro-inflammatoires circulent en permanence dans son sang, érodent ses tissus et préparent le terrain de pathologies qui s’exprimeront cliniquement des années plus tard.
Les mécanismes biologiques en jeu
Au cœur de l’inflammation chronique se trouvent des protéines de signalisation appelées cytokines, sécrétées principalement par les cellules immunitaires. Trois molécules ont fait l’objet d’études extensives : le facteur de nécrose tumorale alpha (TNF-α), l’interleukine-6 (IL-6) et l’interleukine-1 bêta (IL-1β). Lorsque l’organisme est exposé de façon répétée à un stimulus inflammatoire — qu’il soit alimentaire, environnemental ou psychique — ces cytokines sont produites en continu à des concentrations modérément élevées. Le foie, en réponse, synthétise davantage de protéine C-réactive (CRP), une protéine de phase aiguë dont le dosage en version ultrasensible (CRP-us) constitue aujourd’hui le marqueur biologique le plus utilisé pour objectiver l’inflammation de bas grade.
Cette signalisation pro-inflammatoire active une seconde cascade : celle du stress oxydatif. Les cellules immunitaires activées génèrent des espèces réactives de l’oxygène (radicaux libres) qui, en excès, endommagent les lipides membranaires, dénaturent les protéines fonctionnelles et altèrent l’ADN nucléaire. Ce stress oxydatif chronique accélère le vieillissement cellulaire et favorise la sénescence — un état dans lequel les cellules cessent de se diviser sans pour autant mourir, et continuent de sécréter des facteurs pro-inflammatoires. On parle aujourd’hui d’inflammaging, contraction d’inflammation et d’aging, pour décrire ce cercle vicieux entre inflammation chronique et vieillissement biologique [6].
Les déclencheurs identifiés par la recherche
Plusieurs facteurs de mode de vie ont été clairement identifiés comme déclencheurs de l’inflammation chronique. Aucun n’agit isolément ; ils s’additionnent et se renforcent mutuellement.
L’alimentation pro-inflammatoire
Une alimentation riche en aliments ultra-transformés (charcuteries industrielles, plats préparés, sodas, viennoiseries), en sucres rapides et en huiles végétales raffinées (riches en oméga-6) entretient un état pro-inflammatoire mesurable dès quelques semaines de consommation régulière. L’essai PREDIMED publié en 2018 dans le New England Journal of Medicine [2] a au contraire démontré qu’un régime de type méditerranéen — riche en légumes, fruits, légumineuses, poissons gras, huile d’olive vierge — réduit significativement les marqueurs d’inflammation systémique.
La sédentarité
Le tissu musculaire en activité libère des myokines, des messagers moléculaires aux propriétés anti-inflammatoires puissantes. Lorsque le muscle est inactif, cette sécrétion s’effondre, et le tissu adipeux — particulièrement la graisse viscérale abdominale — devient le principal organe sécréteur. Cette graisse viscérale produit massivement du TNF-α, de l’IL-6 et des adipokines pro-inflammatoires. La sédentarité prolongée, indépendamment du poids, est aujourd’hui reconnue comme un facteur de risque cardiovasculaire propre.
Le stress chronique
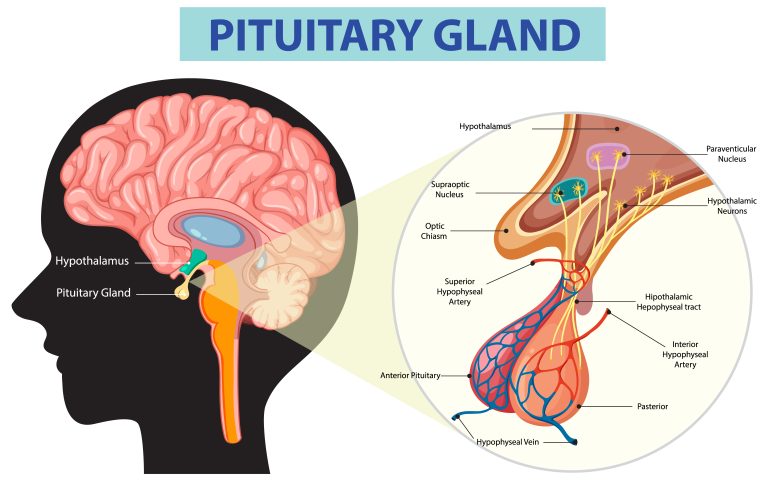
L’activation prolongée de l’axe hypothalamo-hypophyso-surrénalien (axe HPA) entretient un cortisol circulant élevé. À court terme, le cortisol est anti-inflammatoire ; à long terme, l’organisme développe une résistance à son action, et l’effet bascule. Les études de Glaser et Kiecolt-Glaser ont documenté chez des aidants familiaux et des étudiants en période d’examens des élévations marquées et durables des cytokines pro-inflammatoires.
La dysbiose intestinale
Le microbiote intestinal contribue normalement à maintenir l’intégrité de la barrière intestinale et à moduler le système immunitaire. Lorsqu’il est déséquilibré, des fragments bactériens — notamment le lipopolysaccharide ou LPS — traversent la paroi intestinale et atteignent la circulation sanguine, où ils déclenchent une réponse immunitaire de bas grade permanente. Ce phénomène, appelé endotoxémie métabolique, est aujourd’hui considéré comme un mécanisme central liant alimentation déséquilibrée, dysbiose et inflammation systémique.
Le sommeil insuffisant et la pollution
Une privation de sommeil même modérée (moins de 6 heures par nuit) augmente significativement les concentrations sériques d’IL-6 et de TNF-α dès la première semaine. Quant à la pollution atmosphérique, et tout particulièrement les particules fines PM2.5, elle déclenche une réponse inflammatoire pulmonaire qui se propage à l’ensemble de l’organisme via la circulation sanguine.
Les conséquences sanitaires
Au niveau cardiovasculaire, les cytokines pro-inflammatoires participent activement à la formation des plaques d’athérome — qui sous-tendent l’hypertension artérielle et l’infarctus du myocarde — : elles favorisent l’oxydation des LDL, recrutent les macrophages dans la paroi artérielle et fragilisent la chape fibreuse qui stabilise la plaque. L’étude CANTOS publiée en 2017 dans le NEJM [3] a montré qu’une intervention pharmacologique anti-inflammatoire ciblée (anti-IL-1β) réduit le risque d’événement cardiovasculaire majeur, indépendamment de toute baisse du cholestérol.
Au niveau métabolique, l’inflammation chronique altère la signalisation de l’insuline dans les tissus cibles, conduisant à l’insulinorésistance puis au diabète de type 2, dont les mécanismes sont détaillés dans notre dossier dédié. Au niveau cérébral, la neuro-inflammation est aujourd’hui considérée comme un facteur contributif majeur dans la maladie d’Alzheimer, la maladie de Parkinson, et — selon la littérature synthétisée par Miller et Raison dans Nature Reviews Immunology en 2016 [4] — dans certaines formes de dépression, dont l’origine biologique fait l’objet d’un article spécifique. Plusieurs cancers (côlon, sein, poumon) émergent par ailleurs dans des contextes inflammatoires chroniques préexistants.
Inflammation et fonctions cognitives : un axe émergent
Si la communauté scientifique étudie depuis longtemps l’inflammation dans le contexte des maladies cardiovasculaires et métaboliques, ses effets sur le cerveau apparaissent comme un champ d’investigation parmi les plus actifs de la dernière décennie. La barrière hémato-encéphalique, longtemps considérée comme imperméable aux signaux périphériques, n’isole pas le cerveau de l’inflammation systémique aussi complètement qu’on le pensait. Les cytokines pro-inflammatoires circulantes — IL-6, TNF-α — peuvent gagner le parenchyme cérébral et y activer la microglie, le système immunitaire résident du système nerveux central. Cette neuro-inflammation chronique, parfois infraclinique pendant des années, modifie progressivement la signalisation neuronale, altère la production de neurotransmetteurs, et favorise l’agrégation des protéines anormalement repliées (bêta-amyloïde, tau, alpha-synucléine).
Plusieurs lignes d’évidence convergent vers un rôle causal de cette neuro-inflammation. Sur le plan épidémiologique, des cohortes prospectives ont montré qu’une CRP-us élevée chez le sujet d’âge moyen prédit un risque accru de déclin cognitif dans les vingt années suivantes. Sur le plan clinique, les patients souffrant de pathologies inflammatoires chroniques (polyarthrite rhumatoïde, maladies inflammatoires chroniques de l’intestin) présentent un risque majoré de troubles dépressifs et de difficultés cognitives. Sur le plan expérimental enfin, l’administration contrôlée de cytokines pro-inflammatoires à des sujets sains reproduit en quelques heures un syndrome dit de « comportement de maladie » — fatigue, anhédonie, troubles de la concentration — qui rappelle de manière frappante les symptômes dépressifs.
Cette compréhension nouvelle redéfinit progressivement la frontière entre médecine somatique et psychiatrie. Elle suggère qu’agir sur les sources d’inflammation chronique — alimentation, activité physique, microbiote, sommeil — n’est pas seulement une stratégie de prévention cardiovasculaire ou métabolique, mais aussi un levier potentiel pour la santé cognitive et l’équilibre psychique. Cette perspective, encore en construction, ouvre des pistes thérapeutiques prometteuses pour des pathologies dont les traitements pharmacologiques actuels n’apportent qu’une réponse partielle.
Comment mesurer son niveau d’inflammation
Le dosage de la CRP ultrasensible (CRP-us) reste le marqueur le plus utilisé en pratique courante. Une valeur inférieure à 1 mg/L correspond à un risque cardiovasculaire faible ; entre 1 et 3 mg/L, le risque est modéré ; au-delà de 3 mg/L, il est élevé. Une mesure interprétable doit être réalisée à distance d’un épisode aigu et idéalement répétée. D’autres marqueurs complètent l’évaluation : la ferritine sérique, l’HbA1c (qui reflète la glycation chronique), et le rapport neutrophiles/lymphocytes. Ces dosages doivent être prescrits et interprétés par un médecin.
Les leviers pour réduire l’inflammation silencieuse
Bonne nouvelle : l’inflammation chronique de bas grade est largement modifiable. Les leviers les plus solidement validés relèvent du mode de vie.
- Adopter une alimentation de type méditerranéen : abondance de légumes et fruits frais, légumineuses plusieurs fois par semaine, poissons gras (sardine, maquereau, saumon) deux à trois fois par semaine, huile d’olive vierge en assaisonnement principal, fruits à coque en collation, réduction drastique des aliments ultra-transformés et des sucres ajoutés.
- Pratiquer une activité physique régulière : l’OMS recommande au minimum 150 minutes d’activité d’intensité modérée par semaine, complétées idéalement par deux séances de renforcement musculaire.
- Préserver son sommeil : viser 7 à 9 heures par nuit, à horaires réguliers, dans un environnement frais et obscur.
- Gérer le stress chronique : la cohérence cardiaque, la méditation de pleine conscience, la sophrologie ou la marche en nature ont démontré une efficacité mesurable sur les paramètres inflammatoires.
- Soigner son microbiote : privilégier les fibres végétales (≥ 30 g/jour), les aliments fermentés, limiter les antibiotiques aux indications strictes.
- Limiter l’exposition aux polluants : aérer le logement, éviter les pièces à fort trafic routier, réduire l’usage de produits chimiques ménagers.
Concernant les compléments alimentaires, deux disposent d’un niveau de preuve solide pour leur effet anti-inflammatoire : les oméga-3 EPA/DHA issus des huiles de poissons (1 à 2 g/jour) [5] et la curcumine sous forme biodisponible (extrait standardisé). Leur utilisation doit être discutée avec un médecin, particulièrement en cas de traitement anticoagulant.
Marqueurs émergents : au-delà de la CRP
Si la CRP ultrasensible reste le marqueur de routine de l’inflammation chronique, plusieurs autres indicateurs émergent dans la recherche et commencent à se diffuser en pratique clinique pour les profils à risque ou les inflammations atypiques. La calprotectine fécale est devenue le marqueur de référence dans le suivi des maladies inflammatoires chroniques de l’intestin. La ferritine glycolysée permet de distinguer les hyperferritinémies inflammatoires des surcharges en fer.
D’autres pistes plus récentes incluent les microARN circulants (miR-155, miR-146a) signatures précoces d’inflammation chronique, les marqueurs de glycation (carboxyméthyl-lysine), ou encore le rapport albumine/globuline qui reflète indirectement l’état nutritionnel et inflammatoire. Ces biomarqueurs ne sont pas encore standardisés en routine mais préfigurent une « médecine de l’inflammation » plus précise, qui pourrait permettre d’identifier des sous-types inflammatoires (inflammation hépatique vs vasculaire vs neurologique) et d’orienter les interventions thérapeutiques de manière plus ciblée.
Pour le grand public, la priorité reste cependant les indicateurs accessibles : CRP-us, glycémie à jeun, HbA1c, profil lipidique, tour de taille. Ce panel simple, intégré à un bilan annuel après 40 ans, donne déjà une idée robuste du niveau d’inflammation systémique et oriente les axes de prévention prioritaires.
Inflammation et microbiote : un dialogue essentiel
Une dimension cruciale de la régulation inflammatoire concerne la santé du microbiote intestinal. La barrière intestinale — assemblage de cellules épithéliales et de mucus — sépare normalement notre organisme des milliards de bactéries digestives. Lorsque cette barrière est endommagée par une alimentation inadaptée, un stress chronique ou certains médicaments, elle laisse passer dans la circulation sanguine des fragments bactériens (lipopolysaccharide ou LPS) qui déclenchent une réponse inflammatoire systémique permanente : l’endotoxémie métabolique.
Restaurer un microbiote sain et une barrière intestinale fonctionnelle constitue donc un levier majeur de réduction de l’inflammation chronique. Cela passe par une alimentation riche en fibres végétales fermentescibles (≥ 30 g/jour), en aliments fermentés (kéfir, yaourt, choucroute), par la limitation des aliments ultra-transformés et des édulcorants artificiels qui appauvrissent la diversité microbienne, et par un usage raisonné des antibiotiques. Plusieurs études ont montré qu’une intervention nutritionnelle de 8 semaines axée sur la diversité végétale réduit significativement les marqueurs inflammatoires sanguins.
Conclusion : agir tôt, agir longtemps
L’inflammation silencieuse n’est pas une fatalité. Si elle s’installe insidieusement, sous l’effet d’un mode de vie qui n’a pas été pensé pour notre biologie, elle régresse également de façon mesurable lorsque l’on rétablit les conditions favorables à un équilibre immunitaire. Le combat contre cette inflammation n’est pas un combat ponctuel : c’est un travail de fond, qui commence dans l’assiette, se poursuit dans les habitudes de mouvement, dans le respect du sommeil, dans la gestion du stress quotidien. Ce sont là, à la lumière des données dont nous disposons, les meilleurs investissements que chacun puisse faire dans sa santé à long terme.
Sources scientifiques
- Furman D et al. Chronic inflammation in the etiology of disease across the life span. Nature Medicine, 2019.
- Estruch R et al. Primary prevention of cardiovascular disease with a Mediterranean diet (étude PREDIMED). NEJM, 2018.
- Ridker PM et al. Antiinflammatory therapy with canakinumab for atherosclerotic disease (étude CANTOS). NEJM, 2017.
- Miller AH, Raison CL. The role of inflammation in depression. Nature Reviews Immunology, 2016.
- Calder PC. Omega-3 fatty acids and inflammatory processes. Biochemical Society Transactions, 2017.
- Inserm. Inflammation, dossier d’information thématique, 2023.