Le rôle du tissu adipeux dans l’inflammation et les déséquilibres hormonaux
Rechercher sur Science & Santé
Pendant longtemps, le tissu adipeux a été perçu comme un simple stock de réserve énergétique, une sorte de matelas inerte sous la peau et autour des organes. Cette vision est aujourd’hui complètement révisée. Les recherches en endocrinologie et en immunologie des deux dernières décennies ont fait du tissu adipeux l’un des organes les plus métaboliquement actifs du corps humain — un véritable orchestrateur hormonal qui dialogue en continu avec le cerveau, le foie, les muscles, le pancréas et les organes reproducteurs.
Lorsque cet organe devient excédentaire ou mal réparti, ses sécrétions hormonales se modifient profondément. Cela engendre des déséquilibres systémiques qui touchent simultanément la fertilité, le métabolisme, le sommeil, l’humeur et la santé cardiovasculaire. Ce mécanisme — l’inflammation chronique liée au tissu adipeux dérégulé — explique pourquoi l’obésité abdominale entraîne tant de complications apparemment éloignées du simple poids.
À retenir
- Le tissu adipeux est un véritable organe endocrinien, sécrétant plus de 600 molécules biologiquement actives appelées adipokines.
- L’excès de tissu adipeux viscéral perturbe l’équilibre des hormones sexuelles : il convertit la testostérone en œstrogènes via l’aromatase, contribuant aux troubles de la fertilité et au risque de cancers hormono-dépendants.
- La leptine, sécrétée par le tissu adipeux, devrait inhiber l’appétit, mais l’obésité installe une résistance à la leptine, perpétuant la prise alimentaire.
- L’inflammation issue du tissu adipeux atteint l’axe HPA, perturbant le cortisol, et l’axe thyroïdien, contribuant à la fatigue chronique et aux dysfonctionnements métaboliques.
Le tissu adipeux : un organe endocrinien à part entière
L’image classique de la « graisse » comme tissu inerte est trompeuse. À l’échelle cellulaire, le tissu adipeux est un écosystème dynamique composé d’adipocytes (cellules graisseuses), de cellules vasculaires, de cellules immunitaires (macrophages, lymphocytes), de cellules nerveuses et d’une matrice extracellulaire en remodelage permanent. À tout instant, ce tissu fabrique et libère dans la circulation des centaines de messagers moléculaires — collectivement appelés adipokines — qui influencent l’organisme entier [1].
Parmi les adipokines les mieux étudiées figurent la leptine (régulation de l’appétit), l’adiponectine (sensibilité à l’insuline et anti-inflammation), la résistine (insulinorésistance), le TNF-α et l’IL-6 (inflammation), la visfatine, l’apeline, la chemerine, et plusieurs dizaines d’autres dont les fonctions sont en cours de découverte. Cette signalisation crée un véritable « langage chimique » entre le tissu adipeux et le reste du corps. Lorsque le tissu adipeux est sain et de taille adéquate, ce langage est équilibré. Lorsque la masse adipeuse — et particulièrement viscérale — devient excessive, le langage se dérègle profondément.
Hormones sexuelles : le double rôle de l’aromatase
L’une des fonctions les plus méconnues du tissu adipeux concerne la régulation des hormones sexuelles. Les cellules adipeuses possèdent une enzyme appelée aromatase, qui convertit les androgènes (testostérone, androstènedione) en œstrogènes (estradiol, estrone). Cette conversion explique pourquoi un excès de tissu adipeux modifie significativement le profil hormonal sexuel — chez l’homme comme chez la femme — avec des conséquences cliniques importantes.
Chez l’homme
L’augmentation de la masse adipeuse abdominale chez l’homme entraîne une conversion accrue de la testostérone en œstrogènes par l’aromatase adipeuse. Le résultat : baisse de la testostérone disponible et élévation des œstrogènes circulants. Ce déséquilibre est associé à plusieurs manifestations cliniques : baisse de la libido, dysfonction érectile, gynécomastie (développement mammaire), perte de masse musculaire, baisse d’énergie, troubles dépressifs. Plusieurs études prospectives ont également mis en évidence un lien entre obésité abdominale chez l’homme et augmentation du risque de cancer de la prostate de forme agressive [2].
Chez la femme
Avant la ménopause, l’excès adipeux entraîne souvent un déséquilibre œstrogéno-progestéronique en faveur des œstrogènes — facteur impliqué dans les irrégularités menstruelles, le syndrome des ovaires polykystiques (SOPK), les difficultés de fertilité. Après la ménopause, le tissu adipeux devient la principale source d’œstrogènes (les ovaires ayant cessé leur production). Une masse adipeuse importante post-ménopausique entretient ainsi un climat œstrogénique chronique reconnu comme facteur de risque pour les cancers du sein et de l’endomètre. Cette dimension justifie l’attention particulière portée à la composition corporelle après 50 ans.
Leptine et résistance leptinique : la boucle perdue
La leptine, découverte en 1994, devait être la solution miracle de l’obésité. Sécrétée par les adipocytes proportionnellement à leur masse, elle est censée envoyer au cerveau le signal « j’ai assez de réserves, arrête de manger ». Logiquement, plus la masse adipeuse est importante, plus la leptine est élevée, plus l’appétit devrait diminuer. Or, c’est exactement l’inverse qui s’observe chez les personnes obèses : leptine très élevée, mais appétit non régulé.
L’explication tient à un phénomène appelé résistance à la leptine. Sous l’effet de l’inflammation chronique systémique et de la stimulation continue, les neurones hypothalamiques cibles de la leptine deviennent insensibles à son signal — un peu comme les cellules deviennent résistantes à l’insuline dans le diabète de type 2. Le cerveau « entend » mal le message de satiété, et l’organisme continue à se comporter comme s’il manquait d’énergie, alors que les réserves sont abondantes. Ce mécanisme explique l’une des grandes difficultés de la perte de poids durable : le système hormonal lutte activement contre la restriction calorique [3].
Cortisol et axe HPA : l’inflammation entretient le stress
L’inflammation systémique d’origine adipeuse n’épargne pas l’axe hypothalamo-hypophyso-surrénalien. Les cytokines pro-inflammatoires sécrétées par le tissu adipeux activent en permanence cet axe, entretenant des taux de cortisol modérément élevés. À long terme, l’organisme développe une résistance aux glucocorticoïdes : le cortisol perd son effet anti-inflammatoire, ce qui aggrave encore l’inflammation systémique. Ce mécanisme rejoint celui décrit dans notre article sur les liens entre stress psychologique et inflammation.
De plus, le cortisol chronique modifie la distribution adipeuse en faveur du tissu viscéral abdominal — précisément le tissu le plus inflammatogène. C’est un cercle vicieux : plus on a de graisse viscérale, plus le cortisol est dérégulé ; plus le cortisol est dérégulé, plus la graisse viscérale s’accumule. Sortir de ce cercle nécessite d’agir simultanément sur plusieurs fronts : alimentation, exercice, sommeil, gestion du stress.
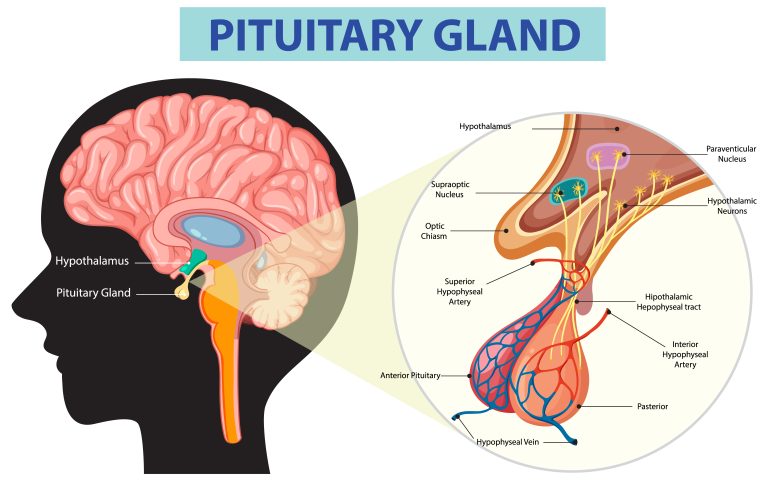
Thyroïde et tissu adipeux : un dialogue à double sens
La fonction thyroïdienne est intimement liée à l’équilibre adipeux. La leptine régule la sécrétion de TRH par l’hypothalamus, qui module à son tour la sécrétion de TSH puis des hormones thyroïdiennes T3/T4. Une résistance à la leptine peut ainsi entraîner une légère dysfonction thyroïdienne — souvent sub-clinique mais contribuant à la fatigue, à la baisse du métabolisme basal, à la difficulté à perdre du poids.
Inversement, l’inflammation chronique réduit la conversion périphérique de la T4 en T3 active, et augmente la conversion en T3 reverse (rT3) inactive. Le résultat clinique : un syndrome appelé « euthyroid sick syndrome » où la TSH peut être normale mais la T3 active diminue. Ce phénomène contribue à la fatigue chronique observée chez beaucoup de patients en surpoids ou en inflammation systémique persistante. Le bilan thyroïdien complet — TSH, T4 libre, T3 libre — est utile dans ces situations.
Tissu adipeux et fertilité
Les déséquilibres hormonaux liés au tissu adipeux ont des conséquences directes sur la fertilité, dans les deux sens. Une masse adipeuse trop faible (athlètes de haut niveau, anorexie) supprime les fonctions reproductives — les règles disparaissent, l’ovulation s’arrête. Une masse adipeuse excessive perturbe également la fertilité par d’autres mécanismes : insulinorésistance ovarienne, syndrome des ovaires polykystiques chez la femme, baisse de la testostérone et altération spermatique chez l’homme.
Plusieurs études cliniques ont démontré qu’une perte de 5 à 10 % du poids corporel chez les femmes obèses anovulatoires permet souvent un retour à des cycles ovulatoires et une amélioration significative des chances de grossesse — y compris en assistance médicale à la procréation. Chez l’homme, l’amélioration de la composition corporelle améliore également les paramètres spermatiques (concentration, mobilité). Ces données soulignent que la prise en charge de l’infertilité doit toujours intégrer une évaluation et, si nécessaire, une optimisation de la composition corporelle [4].
Adiponectine : l’adipokine protectrice
Toutes les adipokines ne sont pas délétères. L’adiponectine est l’une des plus intéressantes : elle exerce des effets puissamment anti-inflammatoires, anti-athérogéniques et insulinosensibilisants. Paradoxalement, sa concentration sanguine diminue lorsque la masse adipeuse augmente — l’inverse des autres adipokines. Cette baisse d’adiponectine est un facteur de risque indépendant de diabète de type 2 et de maladies cardiovasculaires.
L’activité physique régulière, la perte de poids modérée, et certaines interventions nutritionnelles (régime méditerranéen, restriction calorique) augmentent significativement les niveaux d’adiponectine. C’est l’un des mécanismes par lesquels ces interventions exercent leur effet protecteur global. À l’inverse, le tabagisme, la sédentarité et l’alimentation ultra-transformée diminuent l’adiponectine — un effet souvent invisible mais biologiquement majeur.
Quelle évaluation biologique ?
Plusieurs paramètres biologiques permettent d’évaluer l’impact hormonal et inflammatoire du tissu adipeux excédentaire. Ce bilan, à demander à son médecin, est utile chez tout sujet en surpoids ou en obésité abdominale, ou présentant des signes cliniques évocateurs (troubles menstruels, dysfonction érectile, fatigue chronique, troubles métaboliques).
- Bilan métabolique : glycémie à jeun, HbA1c, profil lipidique complet, ASAT/ALAT (foie).
- Marqueurs inflammatoires : CRP-us, ferritine.
- Bilan hormonal : selon les symptômes — testostérone totale et libre chez l’homme, FSH/LH/œstradiol/progestérone chez la femme, TSH/T4 libre/T3 libre, cortisol matinal.
- Adipokines spécifiques : leptine et adiponectine sont dosables dans certains laboratoires (peu remboursé en routine, indication spécialisée).
- Composition corporelle : impédancemétrie ou DEXA pour quantifier la masse grasse viscérale.
Stratégies de rééquilibrage
Restaurer un équilibre adipeux et hormonal sain repose sur des stratégies bien validées. Aucun traitement « miracle » ne court-circuite ces fondamentaux.
- Perte de poids modérée et durable : 5 à 10 % du poids initial suffit à améliorer significativement les paramètres hormonaux et inflammatoires. La rapidité n’est pas le critère ; la durabilité est essentielle.
- Activité physique régulière : combine exercice d’endurance (réduit la masse adipeuse) et renforcement musculaire (préserve la masse maigre, améliore la sensibilité à l’insuline). Le renforcement musculaire est particulièrement important après 40 ans.
- Alimentation anti-inflammatoire : type méditerranéen, riche en végétaux, légumineuses, poissons gras, fruits à coque, huile d’olive vierge. Limitation des sucres rapides, des aliments ultra-transformés et de l’alcool.
- Sommeil de qualité : 7 à 9 heures par nuit ; le manque de sommeil dérègle leptine et ghréline et favorise la prise de poids abdominale.
- Gestion du stress : pratiques régulières (méditation, cohérence cardiaque, marche en nature) qui abaissent le cortisol chronique.
- Limitation des perturbateurs endocriniens : certains polluants environnementaux altèrent le métabolisme adipeux et hormonal — un sujet exploré dans notre article sur la pollution et les perturbateurs endocriniens.
Ce que la recherche prépare pour demain
La compréhension du tissu adipeux comme organe endocrinien transforme la recherche thérapeutique. Plusieurs pistes prometteuses émergent : modulateurs spécifiques de l’aromatase pour limiter la conversion adipeuse des androgènes, sensibilisateurs de la leptine pour restaurer la satiété, agonistes de l’adiponectine, transformations du tissu adipeux blanc en tissu adipeux brun (qui brûle l’énergie au lieu de la stocker). Plusieurs candidats médicamenteux sont en essais cliniques avancés.
Les nouveaux agonistes du GLP-1 (sémaglutide, tirzépatide) déjà disponibles agissent en partie via une modulation de l’inflammation et des sécrétions adipocytaires, ce qui pourrait expliquer leur efficacité au-delà de la simple perte de poids [5]. À terme, on peut imaginer des stratégies combinées ciblant à la fois le poids et le profil hormonal-inflammatoire du tissu adipeux — médecine de précision adipologique.
Approche multidisciplinaire indispensable
La complexité des dysfonctionnements hormonaux liés au tissu adipeux justifie une prise en charge pluridisciplinaire chez les sujets concernés. Médecin traitant, endocrinologue, gynécologue ou andrologue selon le profil, diététicien-nutritionniste, professeur d’activité physique adaptée, parfois psychologue : la coordination entre ces professionnels permet une démarche cohérente, mieux acceptée et plus efficace que des conseils isolés. La Haute Autorité de Santé recommande désormais cette approche intégrée pour la prise en charge de l’obésité et de ses complications hormonales [6].
Différences hommes-femmes dans le risque adipeux
La distribution du tissu adipeux et ses effets diffèrent significativement selon le sexe — une donnée trop souvent négligée dans la prévention. Les hommes ont tendance à accumuler la graisse au niveau abdominal et viscéral (silhouette « en pomme »), particulièrement à risque inflammatoire et métabolique. Les femmes, jusqu’à la ménopause, accumulent davantage de graisse au niveau gluteo-fémoral (silhouette « en poire »), métaboliquement bien plus inerte et même protectrice. Cette différence explique en partie le moindre risque cardiovasculaire des femmes en pré-ménopause.
La ménopause modifie radicalement cette distribution : la chute des œstrogènes provoque une migration de la graisse vers la zone abdominale, avec une augmentation parallèle du risque cardio-métabolique. C’est pourquoi la prévention adipologique chez la femme prend toute son importance autour de cette transition. La prise de poids post-ménopausique de quelques kilogrammes est physiologique mais doit être surveillée si elle s’accompagne d’une augmentation marquée du tour de taille.
À l’inverse, certaines situations cliniques réduisent dangereusement la masse adipeuse : athlètes de haut niveau féminines (triade de l’athlète féminine), troubles du comportement alimentaire (anorexie), maladies chroniques sévères. Dans ces cas, le déficit hormonal sexuel induit (aménorrhée hypothalamique) entraîne ostéoporose précoce et infertilité. Le tissu adipeux n’est donc pas seulement à surveiller en excès — son insuffisance est tout aussi préoccupante. L’équilibre, plus que la minceur, est l’objectif de santé.
Conclusion : le tissu adipeux, un acteur central de la santé
Comprendre le tissu adipeux comme organe endocrinien à part entière transforme notre approche de l’obésité et des troubles hormonaux. Ce n’est pas un simple stock à brûler, mais un système de signalisation complexe dont le bon fonctionnement conditionne la fertilité, le métabolisme, l’humeur, l’énergie. Restaurer son équilibre passe moins par des interventions isolées que par une approche globale du mode de vie. Les leviers — alimentation, activité physique, sommeil, gestion du stress — sont à la portée de chacun et constituent l’investissement santé le plus rentable à long terme.
Sources scientifiques
- Kershaw EE, Flier JS. Adipose tissue as an endocrine organ. Journal of Clinical Endocrinology & Metabolism, 2004 (réactualisée 2020).
- Cohen PG. Aromatase, adiposity, aging and disease — the hypogonadal-metabolic-atherogenic disease and aging connection. Medical Hypotheses, 2018.
- Friedman JM. Leptin and the endocrine control of energy balance. Nature Metabolism, 2019.
- Hammoud AO et al. Impact of male obesity on infertility. Fertility and Sterility, 2018.
- Drucker DJ. Mechanisms of action and therapeutic application of glucagon-like peptide-1. Cell Metabolism, 2018.
- Haute Autorité de Santé. Obésité de l’adulte : prise en charge médicale de 2e recours, recommandation 2022.